Töötervishoid „kõik võidavad” tervishoiusüsteemis
Tervisesüsteemi eesmärgi – pikem eluiga ja rohkem tervelt elatud aastaid – saavutame tervishoiu eri tasandite koostöös.
Euroopa Liidus on keskmine eluiga tõusnud üle 81 eluaasta nii elanike tervise eest hoolitse-vas Rootsis kui ka alkoholi sagedase tarbimise poolest kuulsal Prantsusmaal, Itaalias ja Hispaanias. Eesti elanike oodatav eluiga sünnimomendil (Statistikaameti andmeil 2010. aastal meestel 70,62 ja naistel 80,52 aastat) ja ka tervena elatud aastate arv (eestlastel meestel 54,8 ja naistel 59,5 eluaastat) on viimastel aastatel kasvanud. Kuid suurenenud on ka esmase püsiva töövõimetusega inimeste arv, mis on 2001. aastast saadik peaaegu kahekordistunud. Esmane püsiv töövõimetus määrati 2001. aastal 9684-le, 2010. aastal juba 16 804 isikule. Statistikaameti andmeil oli 1. jaanuaril 2011 Eestis puudega elanikke 128 129, see on 9,5 protsenti elanikkonnast. Eesti tööjõu-uuringu 2011 raames (tervise ja töövõime moodul) tehtud küsitlus (küsitleti 17 658 inimest vanuses 15–74 eluaastat) näitas, et pärast 35. eluaastat väheneb kiiresti oma tervist väga heaks hindavate töötajate osakaal (joonis 1). Vanuserühmas 30–34 aastat oli väga hea tervisega 14 ja hea tervisega 72 protsenti, kokku 86 protsenti. Vanuserühmas 50–54 eluaastat, see tähendab 20 aastat vanemate töötajate hulgas oli väga hea tervisega alla kahe protsendi ja heaks hindas oma tervist 49,5 protsenti, seega hea või väga hea tervise juures oli veel ainult iga teine ehk igal teisel on oma tervisega vähem või rohkem probleeme. Kiire langus jätkub, 60–64-aastatest hindas oma tervist väga heaks ainult üks protsent ja heaks 29 protsenti, seega kokku oli 30 protsendi töötajate tervis hea või väga hea ehk enamikul on tervisega probleeme. Väljateenitud pensionieas, vanuses 65–69 eluaastat oli hea või väga hea tervisega 20 protsenti töötajaid ehk neli viiest on potentsiaalsed ja aktiivsed tervishoiu raviteenuse tarbijad.
Joonis 1. Aastal 2011 oma tervist väga heaks või heaks hinnanud 15–74-aastaste küsitletute osakaal protsentides
ALLIKAS: Eesti tööjõu-uuring 2011, moodul tervis ja töövõime. Sotsiaalministeeriumi andmed.
On seda vähe või palju?
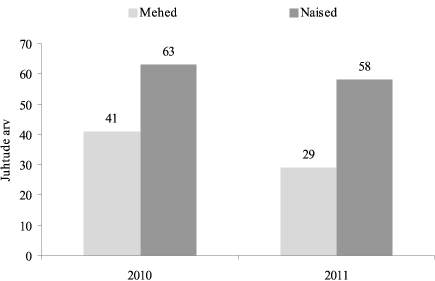
Selle aasta 15. märtsil kogunesid prantslaste kutsel Euroopa Liidu liikmesriikide eksperdid, et arutada kutsehaiguste diagnoosimist (vt www.eurogip.fr). Ekspertide tähelepanu pälvis Taani, kus eelmisel aastal diagnoositi enam kui 17 000 uut kutsehaiguse juhtu. Ekspertide ühine hinnang oli lühike: Euroopa praktika näitab, et mida rohkem riigis kutsehaigusi diag-noositakse, seda tõhusamalt toimib kutsehaiguste ennetus. Taanit esindav Merete Roos tegi teiste riikide kiituse kohta märkuse, et ka Taanis on tegemist kutsehaiguste alaraporteerimi-sega. Ta tõi näitena juuksurid, kes sageli ei soovi teavitada tööl kemikaalidega kokkupuutest tekkinud allergiast. Eesti praktikat vaadates näeme, et riiklikus statistikas on diagnoositud kutsehaiguste hulk tagasihoidlik (joonis 2). Näiteks 2011. aastal diagnoositi kutsehaigus 87 isikul – 29 mehel ja 58 naisel (Terviseameti andmed).
Kutsehaiguste käsitlemine kogukonnas
Euroopa Liidu nn vanad liikmesriigid arutavad, kuidas avastada kõik tööga seotud haigestumised, et ennetada uusi ja teha õigel ajal kindlaks need kutsehaigused, mis on tekkinud uute tehnoloogiate ja uut tüüpi töökohtade rakendamise või sotsiaalsete ja organisatsiooniliste muutuste tõttu (van der Laan et al 2009). Ühel häälel on lisatud kutsehaiguste nimekirja töövägivallast ja -stressist tingitud tervisehäired ning siiani tundmatud kutsehaigused, mis tekkisid uute tehnoloogiate rakendamise järel. Näiteks diagnoositi Ameerika Ühendriikides Minnesota osariigi tapamajade töötajatel pärast seda, kui sigade lihakehade töötlemisel rakendati uut tehnoloogiat (lihakehadest eraldati ajud suruõhu abil), õhku pihustunud ajuosakeste sissehingamisest tekkinud autoimmuunset perifeerset neuropaatiat (Lanchance et al 2008), popkorni valmistajatel nn popkorni kopsu, merekonteinerite avajatel konteinerist väljapääsenud lenduvate keemiliste ainete neurotoksilisest toimest tekkinud ägedat mürgistust, allergiaid bioloogiliste pestitsiidide, liimide ja värvide konservantide suhtes, samuti arvutiga töötajate korduvatest ühesugustest liigutustest tingitud pingeseisundeid. Uued tööga seotud haiguste teaduslikult põhjendust leidnud riskid on ka peenest tolmust põhjustatud südame-veresoonkonna haigused, keevitusel eralduvatest keemilistest ainetest tingitud kopsuhaigused ja öötöö tagajärjel tekkinud rinnavähi juhud (van der Laan et al 2009). Teadusuuringud on näidanud, et regulaarselt öötööd tegevatel naistel on rinnavähi risk 1,5–1,8 korda kõrgem. 2007. aastast on öötöö kui võimalik kantserogeen lisatud Rahvusvahelise Vähiuuringute Agentuuri (IARC. Cancer hazards associated with shiftwork, 2007) potentsiaalsete kantserogeenide nimekirja. Taanis leidis eelmisel aastal kinnitust 12 rinnavähijuhtu kui kutsehaigust (Merete Roosi suulised andmed). Tähelepanu alla on võetud ka lapsevanemate kutseriskide tagajärjed nende lastele, nagu kaasasündinud väärarengud, kasvajad lapseeas ja neuropsühholoogilise arengu peetus. Jaapanis käsitletakse ka suitsiide, suitsiidikatseid ja ärevushäireid ning stressi tööga seotud tervisehäirete ja kutsehaiguste ohutegurina (www.jisha.or.jp; Occupational Risks … 2012). Kõiki Euroopa Liidu liikmesriike, kus asbesti kasutamine on keelatud, teeb ärevaks asbesti tootmise kasv Hiinas, Indias, Kasahstanis jm. Kuid asbestiga puutuvad töötajad kokku ka lammutustöödel ja tulekahjudel. Näiteks raporteeris Itaalia, kus asbesti kasutamine on juba 20 aastat keelatud, et viimaste aastate jooksul on tulekahjude kustutamise ajal sissehingatud asbestitolmu tagajärjel tekkinud mesotelioomi surnud 58 tuletõrjujat (http://www.eurogip.fr/en/newsletter-viewint.php?id_nl=219).
Joonis 2. Aastatel 1990–2011 diagnoositud kutsehaiguste absoluutarv ja arv 100 000 töötaja kohta
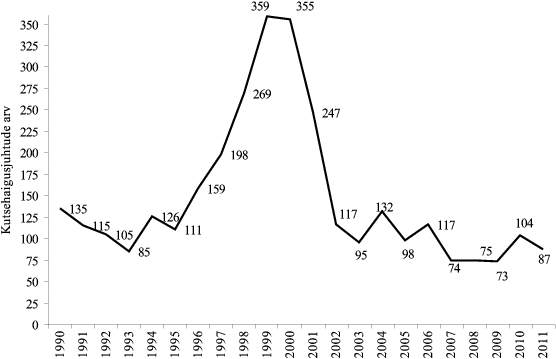
ALLIKAS: Terviseamet.
Enneaegu kaotatud inimelu hind
Inimese elu on hindamatu väärtus ja jagamatu inimõigus. Majanduslikust vaatepunktist on võimalik välja arvutada, mis maksab enneaegu kaotatud inimelu. Ekspertide hinnangul vähendab inimeste kaotus sisemajanduse kogutoodangut või aeglustab selle kasvu. Hinnanguliselt annab viis aastat kõrgem keskmine eluiga eelise kuni 0,5 protsenti kõrgemaks aastaseks sisemajanduse kogutoodangu kasvuks, kroonilised haigused võivad sisemajanduse kogutoodangu kasvu aeglustada kuni seitse protsenti. Eluea pikenemisega kaasnenud majanduse kasvust aastail 1970–2003 moodustas sisemajanduse kogutoodang Rootsis 29, Soomes 32, Prantsusmaal 30, Türgis 38 ja Hollandis 30 protsenti ning see saavutati peamiselt mittenakkuslike krooniliste haiguste ennetamisega (Barro 1996; Suhrcke et al 2008, 3). Tänapäeval kõige enam varajast surma põhjustavad haigused – südame-veresoonkonna haigused, kasvajad, kroonilised kopsuhaigused, diabeet, maksatsirroos –, samuti suitsiid, vägivald ja vigastused on suures osas ennetatavad (Healthy Lifestyles … 2011). Eestis suri aastail 2001–2010 vanuses 15–64 eluaastat ehk parimas töö- ja loomeeas kokku 49 838 inimest (Statistikaamet). Seda on rohkem, kui Tartu linnas elab mehi (Statistikaameti andmeil elas 1.01.2012 Tartus 46 872 meest). Võrdluseks meenutagem, et Tervise Arengu Instituudi tervisestatistika osakonna kogutud andmeil (9.01.2012) oli 2010. aastal tervishoiu kogukulu 6,3 protsenti riigi sisemajanduse kogutoodangust, jooksevhindades 908,1 miljonit eurot. Majanduse seisukohast vaadates oli 1991. aastal Soomes hinnanguliselt tööga seotud haigustest põhjustatud enneaegsete surmade hind võrdne 3,2, Taanis 2,2, Rootsis 2,4 ja Norras 1,7 protsendiga sisemajanduse kogutoodangust. Soome kõrgem hind tulenes süda-me-veresoonkonna haiguste suuremast levimusest Skandinaavia riikidega võrreldes (Ahonen 1994). Epidemioloogilise hinnangu kohaselt oli Soomes 1996. aastal 10 protsenti meeste ja kaks protsenti naiste surmadest põhjustatud tööga seotud tervisehäiretest, seejuures kaheksa protsenti pahaloomulistest kasvajatest, 24 protsenti kopsuvähist, 17 protsenti südame isheemiatõvest, 11 protsenti insuldist ning 86 protsendil juhtudel oli tegemist meestega (Nurminen, Karjalainen 2001). ILO arvestuste kohaselt mõjutab töötervishoid majandust oluliselt, sest hinnanguliselt kaotatakse neli protsenti maailma majanduse kogutoodangust tööõnnetuste ja kutsehaiguste tõttu (http://www.ilo.org/global/standards/subjects-covered-by-international-labour-standards/occupational-safety-and-health/lang–en/index.htm). Euroopa Komisjoni hinnangul põhjustavad tööga seotud ohutegurid 8,8 protsenti surmadest kogu maailmas (Komisjoni teatis … 2007).
Probleemid kutsehaiguse ja töö seose kindlakstegemisel
Diagnoositud kutsehaiguste raporti järgi on Eestis esmaste kutsehaigete arv väga väike, rohkem on neid naiste kui meeste hulgas. 2011. aastal oli kutsehaiguse diagnoosi saanute hulgas 1/3 mehi ja 2/3 naisi (Terviseamet). Teiste riikide statistika näitab hoopis suurt meeste ülekaalu, isegi kuni 85 protsenti kutsehaigetest on seal mehed. Kuigi sotsiaalministri määruses 09.05.2005 nr 66 „Kutsehaiguste loetelu” on pikk nimekiri kutsehaigustest ja nende ohuteguritest, sealhulgas kasvajad, on diagnooside valdkond kitsas ning enamik neist seotud füüsilise ülekoormusega lihas-luukonnale, kus põhjuse ja tagajärje seos on nähtav ega tekita kahtlust. Igal aastal diagnoositakse ka mõned vibratsioonist põhjustatud tervisehäired, mürast tingitud kuulmislangused ja allergiad, nakkushaigustest üksikuid B-viirushepatiiti ja tuberkuloosi nakatumise juhte. Kõigi nende tervisehäirete puhul on seos tööga kergesti tuvastatav. Mustvalgeid olukordi, kus tervisehäiret põhjustab ainult töö, on vähe. Registreeritud, tööga seotud haigestumine on kui vee all asuv jäämägi, mille veest välja ulatuv tipp on igas riigis erineva kõrgusega. Ära ei tohi unustada, et inimesed õpivad elama oma haigusega ja haiguse äratundmine vajab teadmisi. Harilikult annab varajane esimeste tervisehäiremärkide äratundmine eelise haiguse vältimise ja kiirema paranemise, palju väiksemate ravikulude ja töövõime säilimise näol. Kuigi meditsiinis ravivõimalused pidevalt täiustuvad, on iga uus tehnoloogia eelmisest kallim. Näitena sobib tuua praegu Inglismaal diskussiooniks oleva maksasiirdamise alkoholist kahjustatud maksaga patsientidele. Kui käsitleda seda inimõigusena, tuleks kõigile alkoholiga liialdajaile tagada maksasiirdamise operatsioon koos kõigi kuludega, mõnel juhul ka mitu korda. Kas see on aga mõistlik ja eetiline teiste suhtes, kuigi igal inimesel on õigus tervisele? Kas saab seda kõigile igas olukorras tagada? (Sample 2005.) Igas kultuuris kujunevad välja raamid, mis piiravad õigusi ja kehtestavad kohustusi. Siinkohal meenub Claude Lévi-Straussi kultuuride võrdlus rongidega, mis liiguvad igaüks ise kiirusega, ise rööbastel ja ise suunas. „Need rongid, mis sõidavad meie omaga ühes suunas, on meile kõige kauem nähtavad; me saame rahulikult uurida, mis tüüpi on nende vagunid, ning vaadelda, igaüks oma kupeeakna kaudu, sõitjate nägusid ja miimikat. Samas aga sõidab meie teest vastassuunas teine rong, millest näeme üksnes hägust ja kiiresti kaduvat, vaevu tajutavat pilti, mis pole kõige sagedamini muud kui vaid üürike virvendus meie nägemisväljal ega anna sündmuse enese kohta mingit teavet ning mis ärritab meid ainult sellepärast, et ei lase meil rahulikult vaadelda oma mõtiskluse taustaks olevat maastikku. Kultuuri iga liige on aga oma kultuuriga niisama kindlalt solidaarne nagu too ideaalreisija oma rongiga.” (Lévi-Strauss 2010, 84–85.) See, et riikides diagnoositakse kutsehaigusi väga erinevalt, on mõjutatud traditsioonist, mis ongi ju kultuur. Kui lugeda 1930. aastal ilmunud sotsiaalpoliitilist kuukirja Töö ja Terwis, mis oli toona Haigekassade Liidu häälekandja, jääb mulje, et see rong, milles tegeldakse tööga seotud haigustega, sõidab oma rööbastel juba päris pikka aega, nii et ka need 50 aastat, kui vahepeal tuli täita Moskvast saadetud käske ja ettekirjutusi, pole seda kultuuri muutnud. Selle kinnituseks toon katke 1930. aastal ilmunud Leopold Johansoni artiklist „Tööjõud hävineb” (Johanson 1930), mis mulle täiesti juhuslikult kätte sattus ja pani sügavalt järele mõtlema – äkki ongi koer maetud sügavale meie rahva kultuurimällu (alateadvusse ilmselt): „Igal aastal peetakse rahvusvahelisi töökonverentse, millest ka Eesti osa võtab. Neil konve-rentsidel on hulk otsuseid tehtud ja konventsioone vastu võetud, mida riigid täitma peaksid. Kahjuks on aga Eestis seni jäetud kõik tähtsamad rahvusvahelised konventsioonid ratifitseerimata ja elluviimata. … Eestis on ta iseseisvuse kestel haiguskindlustuse seadust arutatud pea iga aasta, kuid projektist kaugemale pole jõutud; riigikogu enamus on ikka leidnud teid ja põhjusi, kuidas selle hädatarviliku seaduse vastuvõtmisest loobuda. Praeguses, 4. riigikogus oli arutusel haiguste, töövõimetuse, vanaduse, leskede ja vaeslaste kindlustamise seadus. See lükati suure enamusega tagasi. 15. juunil 1927. a. võttis rahvusvaheline töökonverents vastu rekomendatsiooni haiguskindlustuse üldpõhimõtete kohta, kus rõhutatakse, et terve ja tugeva tööjõu alalhoidmine on olulise tähtsusega mitte ainult töötajatele endile, vaid samuti ka ühiskonnale, kes tahab oma tööviljakust arendada. Eestis seletati kindlustusseaduse tagasilükkamisel riigikogus vastupidist: haiguskindlustus vähendavat tööviljakust! … Eesti võtab küll iga aasta ja igast konverentsist oma esindajate kaudu osa, kuid siin ei näi mõeldavatki rahvusvahelise kokkuleppe teostamisele. Selle tulemus: palgaolud on muutunud Eestis tööjõudu laastavaks, sotsiaalkindlustus ei arene, koguni vastupidi – puhuvad vinged reaktsioonituuled. Eesti rahva tööjõud hävineb, tuues rahva majanduslisele ja tervislisele seisukorrale ning rahva tulevikule rasket kahju.” Sellise kirjelduse mõistmiseks tuleks heita pilk veelgi kaugemasse aega (Peep 1998), kui Balti aladel korraldasid kubermangu tasandi hoolekannet rüütelkonnad, harilikult ainult oma seisuse piires. Eesti alal kehtisid 1865. aasta Balti eraseadus ja sellega rööpselt talurahva-seadused kuni 1940. aastani. Siit pärineb teadmine, et iga vald toidab oma sandid – töövõimetute külakorda käimine kui arhailine hoolekandesüsteem. Vabrikutööliste suhtes kehtis tööstusliku töö seadus, mis oli olnud Vene Riigiduumas ja Riiginõukogus 1908–1912 menetluses ja võeti vastu 23. juunil (6. juulil) 1912. Tegemist oli mahuka seadusega, mis igati oma nime õigustas, reguleerides ka töölepinguõigust, töökaitset, haiguskindlustust jm. Haiguse korral maksti abiraha neljandast päevast (1/4 kuni 2/3 palgast), abiraha maksti ka töötrauma puhul jms. Tööstustööliste tööõnnetuste vastu kindlustamine toimus käitiste omanike kulul nende moodustatud kindlustusseltside kaudu. Kui 1913. aastal tegutses Eesti alal üks haigekassa, siis 1915. aastal oli neid juba 33. Vene Ajutise Valitsuse 1917. aasta 25. juuli (7. augusti) dekreetseadusega tööstusliku töö seadust muudeti ja kohustuslikku haiguskindlustust laiendati vähemalt viie töötajaga käitisteni ning suurendati haigekassade õigusi. Tööstusliku töö seadus muudeti suhteliselt moodsaks seaduseks, mis mitu korda täiendatuna kehtis Eestis 1940. aastani. Kuid see kehtis vaid tööstusettevõtete kohta. Balti eraseaduse regulatsioonid pärinesid aga ajast, kui seadusandja, vastupidi üldisele tööõiguse iseloomule, kaitses rohkem tööandjat kui töövõtjat. Riigikogu II koosseis võttis 19. juunil 1925 vastu hoolekande seaduse, mis pani hoolekande korraldamise kohalike omavalitsuste peale. Nii kuulus puudust kannatav rauk 60. eluaastast alates automaatselt omavalitsuse hoolekande alla ja hakkas külakorda käima. Üldise vanadus-, töövõimetus- ja toitjakaotuskindlustuse kui uue haiguskindlustusseaduse valmimine venis ja 1940. aasta alguses avaldas peaminister Jüri Uluots lootust, et ehk jõutakse uue seaduse eelnõuga Riigikokku veel 1940. aasta kevadistungjärgul. Kuid ajalugu tegi oma keerdkäike ja piltlikult väljendades tuli meil istuda Nõukogude Ve-nemaale kuuluvasse rongi, saades nüüd juba Nõukogude Liidu koosseisus osa sotsiaalkind-lustussüsteemi nn Semaško mudelist.
Töötervishoiu tekkelugu eri kultuurides
Rooma impeeriumis oli suurmaavaldajail haigestunud orjade majutamiseks sisse seatud haiglad (valetudinarium), kus arstiabi andsid nn orjaarstid (Basch 1999, 19). Samal ajal tekkisid esimesed sõjaväelaatsaretid, mida samuti valetudinarium’ideks nimetati. Saksamaal elanud Hildegard von Bingeni (1098–1179) sulest on säilinud õpetused, igihaljad tarkuseterad tervise hoidmiseks: ära istu kõrtsis seljaga välisukse poole, kust tuul tõmbab, selg jääb haigeks; pese hambaid jpm. Töötervishoid on arenenud riikides tihedalt seotud riigi kultuuri ja ajalooga. Nii Inglismaal kui ka Saksamaal tekkis vajadus töötervishoiu järele tööstuse kiire arengu, suurenenud tööjõuvajadusega kaasnenud inimeste tiheasustuse tekke ja laste tööjõu laialdasest kasutamisest tulenevate probleemide tõttu. Lapsena rasket tööd teinutest olid ainult vähesed täiskasvanuna täie tervise juures. See muutus tööandjatele probleemiks. Inglismaal anti 1802. aastal välja seadus, mis piiras laste tööaega 12 tunnini, 1933. aastal seadustati miinimumvanuseks tekstiilitööstuses töötamisel üheksa eluaastat (Basch 1999, 32–33). Juba enne Esimest maailmasõda oli Inglismaal valdavaks muutunud kaheksatunnine tööpäev, ilma et seda oleks seadus- andlikult normeeritud. Sotsialistlike vaadetega Ilmar Rebane ütles 20. sajandi alguse Briti hoolekande- ja sotsiaalkindlustussüsteemi kohta vaimustunult: see on „peaaegu täiuslik” (Peep 1998, 106). Saksamaal on töötervishoiu süsteemi arendatud 125 aasta jooksul. Selle algataja oli esimene Saksa riigikantsler paternalistlik Otto Eduard Leopold von Bismarck (1815–1898) (http://www.ssa.gov/history/ottob.html), kes avastas, et sõjaväkke võtmise ajaks on liiga paljud noormehed juba invaliidid. Nii sai Saksamaast esimene riik maailmas, kus 1889. aastal kehtestati vanaduse, invaliidsuse ja surma seadusega kõikidele tööinimestele pensioniiga (algselt 70. eluaastast, 27 aastat hiljem, 1916. aastal langetati see 65 aastale). Sellele eelnesid 1883. aastal haiguse ja emaduse seadus, 1884. aastal tööõnnetuse seadus. Saksamaal sotsiaalkindlustust sisse viies ning töötajate heaolu ja tervist edendades tahtis Bismarck Saksamaa majandust maksimaalselt tõhusana hoida. Saksamaa sotsiaalkindlustus sai täiuslikuks 1927. aastal, kui viimasena lisandus töötuskindlustus. Seega on nii Inglismaa kui ka Saksamaa kultuuriruumis tööga seotud haigestumise vähen-damise ja töökeskkonna inimese tervist vähem kahjustavaks muutmise praktika enam kui 125 aasta pikkune. Viimastel aastakümnetel on lisandunud töötervishoiuteenuse osutajana ka (töö)psühholoogid, kelle ülesanne on sama mis oli Bismarcki eesmärk – panna inimesed tõhusamalt tööle, seejuures säilitades nende võimalikult pikaajalise töövõime. Selle rongi rööpad pandi maha 19. sajandil ja 21. sajandil pole tekkinud vajadust neid ümber tõsta. Saksamaa omaga sarnane süsteem arendati välja ka Austrias, Šveitsis ja Hollandis (Järvelaid 2010). Prantsusmaa töötervishoiu plaan (Plan Santé au Travail) 2010–2014 määratleb töötervis-hoiuteenuste osutamise ning kõikidest tööõnnetustest ja tööga seotud haigestumistest regist-reerimise riigi majandusliku ja sotsiaalse progressi tingimusena (C’est une condition du progrès économique et social). Prantsusmaal 1898. aastal kehtima hakanud tööõnnetuste seadus on riikliku sotsiaalkindlustuse süsteemi vanim osa. Tähtis on ennetada kutsetööga seotud riske, neist olulisimaiks peetakse psühhosotsiaalseid riske, keemiliste ainetega seotud ohtusid ja lihas-luukonna tervisehäireid. Prantslased töötavad välja töötervishoiuteenuste reformi – tegevus on suunatud eelkõige haiguste ennetamisele ja osaliste koordineeritud tegevusele kõikidel tasanditel ja riigi kõikides piirkondades. Järgmise kümne aasta jooksul plaanitakse haiguste ennetuse abil vähendada kulusid 18 protsenti; 2006. aastal moodustasid lihas-luukonna haigused 73 protsenti registreeritud kutsehaigustest ja põhjustasid 7,5 miljoni tööpäeva kaotuse, mille koguhind oli 736 miljonit eurot. Teadusuuringutel põhinev ennetustegevus on saanud oluliseks kulude kokkuhoiu vahendiks. Jaapanlaste tööõnnetuste ennetamise plaanis aastaiks 2008–2012 on muljetavaldava lihtsusega kirja pandud kõik peamised murekohad – ületundidega, ergonoomilise töökohaga ning spetsiifiliste kemikaalide, tolmu, füüsikaliste ja bioloogiliste teguritega, aga ka psüühika korrashoidmisega seotud probleemid –, et hoida töötavat elanikkonda tervena. 2001. aastast avaldatakse igal aastal tööliste vaimse tervise valge raamat. Selle raporti alusel kavandatakse sekkumistegevusi, andmeid ei koguta ja raportit ei koostata lihtsalt igavusest ega uudishimust (Safety and Health in Japan 2007). Lisateadmiste saamiseks uute tööstuses kasutatavate keemiliste ainete toksilisuse (mürgisus), kartsinogeensuse (kasvajaid tekitav toime) ja mutageensuse (mikroorganismides, kromosoomides muutuste teke) kohta ning nanoosakeste toimest inimese tervisele on loodud eraldi instituut (http://www.jisha.or.jp/english/annual_report.html).
Ravijuhtude arv suurenenud, kuid kutsehaigestunuid registreeritud vähe
Eestis põhjustasid esmase töövõime kaotuse 2010. aastal (sotsiaalministeeriumi andmeil) kõige sagedamini luu- ja lihaskonna haigused (23 protsenti ehk 3845 isikut), vereringe haigused (17 protsenti ehk 2894 isikut), psüühika- ja käitumishäired (14 protsenti ehk 2421 isikut), kasvajad (7 protsenti ehk 1176 isikut), silma- ja silmamanuste haigused (1,3 protsenti ehk 225 isikut) ning kõrva- ja nibu-jätke haigused (1,4 protsenti ehk 233 isikut). Kui mõelda, et poole ärkvel oldud ajast veedab inimene tööl ja ümbritsevast keskkonnast sõltub 50 protsenti tema tervisest, võiks eeldada, et töö ja töökeskkond on olulised tervisemõjurid. Kuid ainult 0,5 protsendil (n = 92) oli puude põhjuseks märgitud tööga seotud haigus ehk oli diagnoositud kutsehaigus. Kokku on viimase kümne aasta jooksul esmase püsiva töövõimetusega isikutel diagnoositud kutsehaigus 806 isikul. Vaadates viimaste aastate tervisestatistikat selle pilguga, kui palju on üldse haigestumisi, on paljudel arstierialadel näha ravijuhtude olulist suurenemist. Näiteks raviti 2010. aastal 1998. aastaga võrreldes 3,7 korda enam bronhiaalastmat ja astmaatilisi seisundeid, rohkem kui kaks korda enam registreerisid tervishoiuteenuse osutajad epilepsia esmahaigusjuhte. Müokardiinfarkte oli 2010. aastal 22 protsenti ehk enam kui viiendiku võrra rohkem kui 2008. aastal, tõus oli juba vanuserühmas 25–34 eluaastat, kuid samuti 35–44- ja 45–54-aastaste hulgas. Kuulmiskaotuse esmahaigestumisjuhtude arv suurenes samal perioodil enam kui 10 protsenti, seda juba alates 25-aastaste vanuserühmast. Kuulmiskaotuse esmahaigusjuhte oli 2010. aastal kokku 4960, tööga seotud mürast põhjustatud kuulmiskaotust kutsehaigusena aga diagnoositi vaid seitsmel juhul. Kümne aasta jooksul (1998–2007) on Eesti Vähiregistris registreeritud 247 mesotelioomi juhtu. Rahvusvaheliselt käsitletakse mesotelioomi tüüpilise tööga seotud kasvajana, mille tekkepõhjus on kokkupuude asbestiga. Rahvusvahelised eksperdid arvavad, et meestel on 97 protsenti ja naistel 82,5 protsenti mesotelioomidest kutsehaigus (Parkin 2011). Eksperthinnangu kohaselt on kõigist kasvajaist kutsehaigustena käsitletavad ligikaudu kolm protsenti. Haigekassa andmed näitavad, et mitmete arstlike erialade puhul on ravijuhtude arv tööealise elanikkonna seas märkimisväärselt suurenenud. Aastail 2001–2011 on pidevalt kasvanud (kokku ligikaudu 23 protsenti tõus) eriarstiabi ravijuhtude arv 1000 kindlustatu kohta. Aastate 2009 ja 2011 võrdlus näitab ravijuhtude arvu kasvu nii neuroloogias, oftalmoloogias, pulmonoloogias kui ka sisehaigustes ligikaudu 10–15 protsenti. Tervishoiuteenuste osutamine on kindlasti paranenud, kuid sellist kasvu ainult parema kättesaadavusega põhjendada oleks lühinägelik. Ehk on inimesed tõesti haigemad? Kui jah, siis on viimane aeg tõmmata pidurit ja sekkuda tervena elatud eluea ja kvaliteedi nimel ning ka majanduslikule huvile mõeldes.Töötervishoidu tehtud investeeringute majandusliku mõju hindamise kõige rohkem kasutatav meetod on investeeringu tasuvuse arvutamine (ROI – the return on investment method; ROI = investeeringu kogukasum/kapitalikulu x 100%). Selle meetodi järgi on mitmed ettevõtted (nt Motorola, PepsiCo, Citibank, DaimlerChrysler jt) teinud arvutused ja saanud tulemuse, et iga töökoha terviseprogrammidesse investeeritud dollari kohta on investeeringu tasuvus võib-olla isegi suurem kui kuus dollarit (Rydlewska-Liszkowska, Sakowski 2010).
Ettevõtjail napilt teadmisi töötervishoiust ja tööohutuse võimalustest
Eestis 2009–2010 suuremates kui viie töötajaga ettevõtetes tehtud uuring näitas, et 10–50 töötajaga ettevõtteis kulutati aastas ühe töötaja kohta töötervishoiule ja tööohutusele keskmiselt 285 eurot, rohkem kui 250 töötajaga ettevõtteis aga 1,6 korda vähem ehk 161 eurot. Ettevõtte kulu töötervishoiule ja tööohutusele moodustas keskmiselt 0,2 protsenti ettevõtte kogukulust (Rõa, Merisalu 2010). Uuringu põhjal järeldasid autorid, et Eestis teavad ettevõtjad vähe töötervishoiust ja tööohutuse rakendamise võimalustest. Seda kinnitab ka asjaolu, et 2010. aastal leidis 100 000 töötaja kohta aset 563 tööõnnetust (mida võib mõista kui ägedat tööst põhjustatud terviseriket) ja viimasel viiel aastal on aasta jooksul kutsehaigestunuid (mida võib mõista kui kroonilist, tööst põhjustatud terviseriket) vaid 11–18 isikut 100 000 töötaja kohta (Tööinspektsiooni andmed). Tööga seotud haigestumiste esinemise sagedus kõikides teistes Euroopa Liidu riikides on märksa kõrgem: madalaim on see Luksemburgis – 66 kutsehaiguse kahtluse juhtu 100 000 töötaja kohta – ja kõrgeim Taanis – 626 juhtu 100 000 töötaja kohta. Nende vahele jäävad Soome 227, Rootsi 349 ja Prantsusmaa 401 kutsehaiguse kahtluse juhuga 100 000 töötaja kohta. Kõigis neis riikides on rakendatud kindlustussüsteemi, kus iga kutsehaiguse juht vaadatakse eraldi üle ja kontrollitakse selle põhjendatus. Nii kinnitus Luksemburgis kutsehaigusena 25 juhtu 100 000 töötaja kohta, Rootsis vastavalt 267 ja Prantsusmaal 282 juhtu. Seejuures tuleb arvestada, et kõigis neis riikides on viimase 15 aasta jooksul nähtav kutsehaigestumiste vähenemine (Occupational Diseases … 2009). Nii suured arvud annavad alust arvata, et tööga seotud haigestumist ehk kutsehaigusi ei häbeneta, pigem kahtlustatakse sagedamini kui harvem. See pole süüdistuse esitamine, vaid võimalus üheskoos töökeskkonda ja töövõtteid tervete töötajate nimel parandada. Ei tasu arvata, et kõikides riikides on töötajale ette nähtud suured kompensatsioonid. Hollandis näiteks eraldi kompenseerimissüsteemi pole, kutsehaigustesse haigestunuid ravitakse nagu kõiki teisi, kompenseerides vaid ravi- ja töövõimetuse kulud. Kuid kutsehaiguste registreerimine ja sellekohase info analüüsimine annab võimaluse ennetust suunata ja tõhustada.
Puudub ühenduslüli tervishoiu eri tasandite vahel
Kuna Eestis esmatasandi arstiabis ega eriarstiabis, v.a töötervishoiuarsti juures tehtavas tervisekontrollis, ei küsita patsiendi ametit ega töökohta, jääb tähelepanuta töökeskkonna mõju hind tervisele. Töötervishoiuarstidele on lepingupartneriteks tööandjad, side teiste tervishoiuteenuse osutajatega on kindlaks määramata ehk peaaegu olematu, sest perearstil, isegi kui ta kahtlustab tööga seotud haigestumist, ühenduslüli töötervishoiuarsti teenusega puudub. Veel rohkem paneb muretsema see, et ka töötajad pigem varjavad tööga seotud haigestumist kui sellest töötervishoiuarstile teada annavad. Tööga seotud haigestumine oleks nagu häbiväärne ja mahavaikimist vajav tervisehäire – justkui oleks inimene ise midagi valesti teinud. Teatavasti ei saa töötervishoiuarst ilma töötaja nõusolekuta tervisehäiret fikseerida. Õigusruumist tulenevalt on loodud selline olukord, et kutsehaiguse taotlemiseks puudub motivatsioon nii töötajal, tööandjal kui ka töötervishoiuarstil. Kujunenud on üldaktsepteeritud seisukoht, et tööga seotud haigestumisele ei pöörata tähelepanu, sest haigekassa hüvitab tööga seotud haigestumise ravikulud nii või teisiti. Sellega loodetakse töötavat elanikkonda lisatülidest säästa. Loodud on paralleelmaailmad – töötervishoiuarsti ja perearsti oma. Töötervishoiuarstiks saamiseks tuleb läbida nelja-aastane residentuur, kuid selliste teadmiste-oskuste järele on piiratud vajadus. Töötervishoiuarst teeb vaid tervisekontrolli, kasutamata jäävad nii ravi, sealhulgas taastusravi, biomonitooringu, skriiningu ja kutsehaiguste diagnoosimise oskused. Ometi saab just töötervishoiuarst aidata kaasa meeste ja naiste varajase, tööga seotud tervisekaotuste ennetamisele ja tervena elatud eluea jätkuvale pikenemisele. Iga probleemi lahendamine algab julgest probleemile otsavaatamisest. Võib-olla on aeg rongi vahetada ja hakata sõitma ühes suunas riikidega, kus kutsehaigusi pigem üle- kui aladiagnoositakse ja kulutulusaid teaduspõhiseid sekkumistegevusi rakendatakse – rohkem hea tervisega elanikke ja väiksemad tervishoiukulud ennetatavate haiguste raviks. Töötervishoiuteenuse muutmine tervishoiusüsteemi täisväärtuslikuks osaks on võti paremasse tulevikku ja kokkuvõttes võidavad sellest kõik – nii riik, tööandja kui ka töötaja.
Kasutatud kirjandus
- Ahonen, G. (1994). The Costs of Occupational Accidents and Diseases in the Nordic Countries. Helsinki: Nordic Institute for Advanced Training in Occupational Health Nordic (NIVA). Institute for Advanced Training in Occupational Health, report no 3.
- Barro, R. J. (1996). Inflation and Growth. WHO Raport. – http://ebookbrowse.com/barro-1996-pdf-d92136290
- Basch, P. F. (1999). Textbook of International Health. New York: Oxford University Press.
- Healthy Lifestyles – the Corner Stone of Public Health. NDPHS PAC-8 Side-Event, 24 November 2011. Saint Petersburg, Russian Federation.
- Johanson, L. (1930). Tööjõud hävineb. – Töö ja Terwis, nr 3, lk 48–50.
- Järvelaid, P. (2010). Ajalooline sissejuhatus kaasaegse tööõiguse loo juurde. Materjal võrdleva eraõiguse jaoks. Käsikiri. Tallinn.
- Komisjoni teatis Euroopa Parlamendile, nõukogule, Euroopa Majandus- ja Sotsiaalkomiteele ning Regioonide Komiteele. Töö kvaliteedi ja tootlikkuse parandamine: ühenduse töötervishoiu ja tööohutuse strateegia aastateks 2007−2012 (2007). – http://eur-lex.europa.eu/LexUriServ/LexUriServ.do?uri=SEC:2007:0216:FIN:ET:HTML
- van der Laan, G., Spreeuwers, D., van der Molen, H., Pal, T., Lenderink, A. (2009). Signals of New Occupational Health Risks: An Impetus for Health and Safety Vigilance. Theme Publication. Netherlands Center for Occupational Diseases.
- Lanchance, D., Goyal, S., Danila, R. et al (2008). Investigation of Progressive Inflammatory Neuropathy among Swine Slaughterhouse Workers, Minnesota, 2007–2008. – MMWR, Jan 31; vol 57 (Early Release), no 1–3. – http://www.cdc.gov/mmwr/preview/mmwrhtml/mm57e131a1.htm
- Lévi-Strauss, C. (2010). Rass ja ajalugu. Rass ja kultuur. Tallinn: Varrak.
- Nurminen, M., Karjalainen, A. (2001). Epidemiologic Estimate of Proportion of Fatalities Related to Occupational Factors in Finland. – Scandinavien Journal of Work, Environment and Health, vol 27, no 3, 161–213.
- Occupational Diseases in Europe – 1990–2006 Statistical Data and Legal News (2009). Réf. Eurogip-34/E.
- Occupational Risks Insurance in Japan. Organization and 2000–2010 Statistical Data. Tudy Report. Ref. Eurogip-70/E, 2012. – www.eurogip.fr
- Parkin, D. M. (2011). Cancers Attributable to Occupational Exposures in the UK in 2010. – British Journal of Cancer, 105, S70–S72.
- Peep, V. (1998). Eesti 1920. aastate sotsiaalpoliitika ja selle taust. – Kaks algust. Eesti vabariik – 1920. ja 1990.aastad. Tallinn: Umara Kirjastus, lk 105–119.
- Plan Santé au Travail 2010–2014. – http://www.travail-emploi-sante.gouv.fr/actualite-presse,42/dossiers-de-presse,46/plan-sante-au-travail-2010-2014,11031.html
- Rõa, K., Merisalu, E. (2010). Economic Analysis of Occupational Health and Safety in Estonian Enterprises. – Barents Newsletter on Occupational Health and Safety, vol 13, no 3, pp 89–91.
- Rydlewska-Liszkowska, I., Sakowski, P. (2010). Economic Analysis of Investment in Occupational Health. – Barents Newsletter on Occupational Health and Safety, vol 13, no 3, pp 105–106.
- Safety and Health in Japan (2007). – JISHA Newsletter, no 48–49. – http://www.jniosh.go.jp/icpro/jicosh-old/english/publication/index.html
- Sample, I. (2005). Alcohol Abusers Should Not Get Transplants, Says Best Surgeon. – The Guardian, 5 Oct. – http://www.guardian.co.uk/science/2005/oct/05/drugsandalcohol.medicineandhealth
- Suhrcke, M., Arce, R. S., McKee, M., Rocco, L. (2008). The Economic Costs of Ill Health in the European Region. Background document. WHO European Ministerial Conference on Health Systems: „Health Systems. Health and Wealth” WHO Regional Office for Europe.
