Kaugteenuste osakaal tervishoius suureneb
Tervishoiutöötajatel tuleb lihvida nii kaugteenuse osutamise kui ka digi-, kommunikatsiooni- ja nõustamisoskusi.
Tervishoiu arengut mõjutavad lähitulevikus nii demograafilised muutused, sotsiaalsed ja poliitilised faktorid kui ka tehnoloogia areng. Koroonakriisis laienes tehnoloogiliste lahenduste, sh kaugteenuste kasutamine.
Tulenevalt suurenevast nõudlusest ja ressursside nappusest iseloomustab lähiaastaid tervishoius diskussioon rahastamise jätkusuutlikkuse ja rahastatava teenusepaketi piisavuse üle. Pidevad edasiminekud ravis võimaldavad pikendada inimeste eluiga ja parandada heaolu, mis omakorda kasvatab vajadust raviteenuste järele. OSKA tervishoiu uuringu (Mets, Veldre 2017) järgi kasvab tööjõuvajadus tervishoius aastaks 2027 vähemalt kümnendiku võrra. Prognoosi järgi on edendus- ja ennetustegevuse mahu suurenemise tõttu vaja rohkem õdesid ja hooldustöötajaid.
EDENDUS- JA ENNETUSTÖÖKS ON VAJA JUURDE TERVISHOIUTÖÖTAJAID
Nagu teisteski riikides, kus elanike ravikulu survestab eelarvet, on Eestis vaja häälestada tervishoiusüsteem ümber edendama elanike tervist ja ennetama tervisehädasid, et inimesest saaks arsti abi vajav patsient võimalikult hilja. Küsimus on tervisekultuuris – kas panustada inimeste vastupanuvõime tugevdamisele või ravimisele. Edendus- ja ennetustöö saab edukalt toimuda üksnes piisava personali olemasolul. Diagnostika ja ravi tippspetsialistidest arstide kõrvale on juurde vaja teisi (tipp)spetsialiste – õdesid, ämmaemandaid, füsioterapeute, psühholooge jt –, kelle tegevuse eesmärk on nõustada inimesi, et nad oleksid teadlikud oma terviseolukorrast või muudaksid oma käitumist.
Kriisi esimese laine ajal kevadel 2020 toimusid tervishoiutöötajate hõives mõned muutused. Erakorralise meditsiini osakonnas töötavate inimeste arv kasvas, juurde võeti töötajaid infektsioonikontrolli ja triaaži. Õdede arvu kasvu vajadust märgiti nii 2017. aasta OSKA tervishoiuvaldkonna uuringus (Mets, Veldre 2017) kui ka OSKA COVID-19 mõjude eriuuringus (Rosenblad et al 2020), kiiremat muutuse vajadust prognoositi erakorralise meditsiini ja intensiivravi õdede hõives. Samuti on enam juurde vaja perearste, psühhiaatreid ja erakorralise meditsiini arste. Suurema COVID-19 levikuga piirkondades aitas personalipuudust viiruse esimese laine ajal leevendada plaanilise ravi osakaalu vähendamine. Kui plaanilise ravi mahud oleksid jäänud samaks, siis kriisipiirkondades ei oleks senise tööjõuga hakkama saadud.
Proovikiviks meie tervishoiusüsteemile on kõrges vanuses arstide suur osakaal mitmel erialal (nt taastusarstid, kardioloogid, pediaatrid, lastekirurgid, neuroloogid) ja sellest tulenev vajadus pensionile siirdujaid asendada. Samuti oleks vaja juurde luua perearstide, psühhiaatrite ja erakorralise meditsiini arstide töökohti. Juhul, kui õdede õppe vastuvõtuarvud ei suurene, ei ole võimalik aastaks 2030 jõuda rahvastiku tervise arengukavas (RTA 2020–2030) seatud eesmärgini üheksa õde 1000 elaniku kohta. Kusjuures olukorda pingestab ka see, et õdesid vajatakse samuti üldhooldekodudes. Positiivsena saab märkida, et tervishoiualane haridus on noorte hulgas jätkuvalt populaarne. Vastuvõtukonkurss on olnud tihe nii arsti- kui ka õe- ja ämmaemandaõppesse. Nt arstiks soovib viimastel aastatel õppida üle kolme, õeks aga üle nelja kandideerija õppekohale. Hoolimata riigi valmisolekust täiendavaid residentuurikohti rahastada, ei ole mitmel erialal (nt psühhiaatrias, peremeditsiinis, sisearsti erialal) piisavalt lõpetajaid. Ka mitmed peremeditsiini residentuuri lõpetanud ei asu tööle perearstina, kehvemas olukorras on perearstikeskused väljaspool tõmbekeskusi. Arstiõppesse tullakse kõikjalt Eestist, kuid õppe lõpetanud sageli kodukohta tööle ei lähe.
Arstiõppesse tullakse kõikjalt Eestist, kuid õppe lõpetanud sageli kodukohta tööle ei lähe.
Proviisoriõppe lõpetajate arv on samuti ebapiisav, et pakkuda asendust tööturult vanuse tõttu lahkujatele. Kuigi märkimisväärne osa apteekritest on riskirühmas ja paljud loobusid eriolukorra ajal töötamast, ei tekitanud see viiruskriisi esimese laine ajal tööjõunappust, kuna sel ajal apteekide klientide arv vähenes. Arvestades apteegiteenuse potentsiaali abivajajate nõustamisel, on tähtis vähendada nii õpingute katkestamist kui ka korraldada proviisori ja farmatseudi õppekavad ümber nii, et katta apteekide tööjõuvajadus. Näiteks OSKA tervishoiu uuringus (Mets, Veldre 2017) tehti ettepanek seostada proviisorite ja farmatseutide väljaõpe 3+2 (ühis-)õppekaval baseeruvaks õppeks, kus kõrghariduse esimese astme läbimisel omandavad õppijad farmatseudi kutse ning jätkates õpinguid magistriõppes on võimalik omandada proviisori kutse.
Mitmed tervishoiu tööjõuga seotud probleemkohad tulenevad tervishoiu korraldusest ja rahastamisest. Näiteks on arstide, õdede, aga ka hooldustöötajate erialasest tööst loobumise või riigist lahkumise motivatsioon otseselt seotud töötingimustega.
KOROONAKRIIS KASVATAS MÄRGATAVALT KAUGTEENUSTE OSAKAALU
Inimeste liikumispiirangud viiruskriisi ajal kasvatasid tervishoiuteenuse osutajate töökoormust, ravi tuli osutada nii kaugteenustena kui ka tervishoiuasutuses kohapeal. Suuremates tervisekeskustes saab rolle jagada ja vahetada, kuid eraldi töötaval perearstil koos ühe -õega on raviteenuse osutamine märksa keerulisem, sest puudub asendamisvõimalus.
Eriolukorra ajal organiseerisid perearstikeskused töö paindlikult ümber, toimus kiire üleminek kaugtööle ja kaugteenuse osutamisele. Kaugteenus – nt kaugvastuvõtt, kaugdiagnoosimine, e-konsultatsioon, telefonitriaaž, telemeditsiin – eeldab nii ühtselt välja töötatud põhimõtteid kui ka nende rakendamiseks vajalikke oskusi. Arendamist vajavad tervishoiutöötajate digioskused, sh võimekus tagada patsientide terviseandmete kaitse ka juhul, kui kasutatakse elektroonilisi kanaleid.
Kiirenevas tempos kasvab tervishoiu digiteerimine, lisanduvad mitmekesised digilahendused nii diagnostikas, prognostikas kui ka ravis. Digilahenduste laialdasem kasutamine tervishoiuteenuste osutamisel ei tekita vajadust uute töökohtade järele, pigem võib seda vähendada. Tehisintellekt, geenitehnoloogia ja personaalmeditsiin laiendavad ja parandavad ravimise ning edendus- ja ennetustegevuse võimalusi.
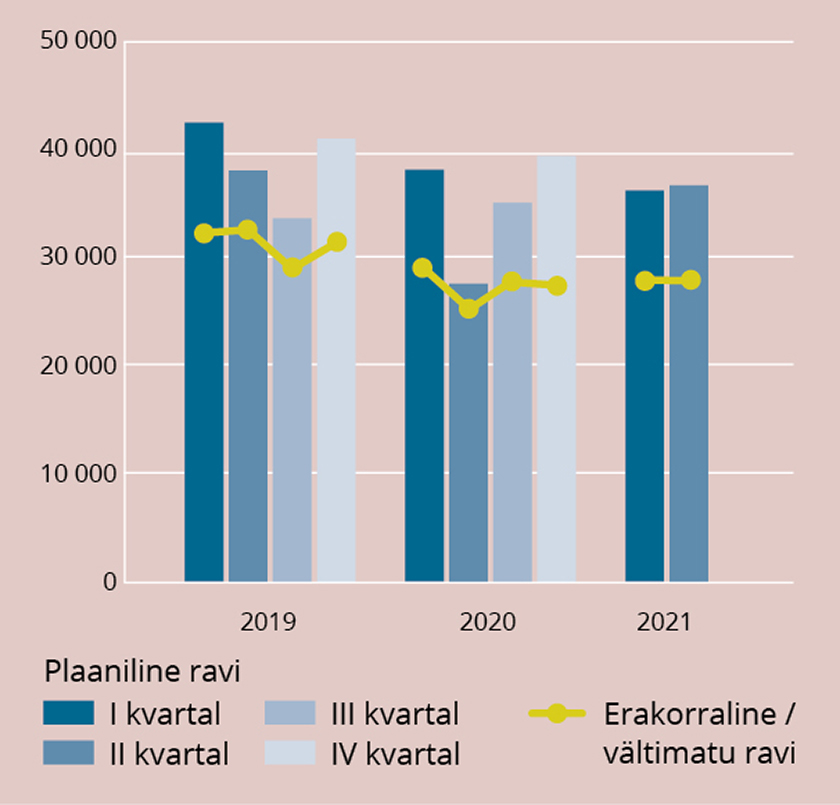
Kriisist tulenevalt on kerkinud küsimus, milline peaks olema eriarstide intensiivravialane väljaõpe, et elanikele oleks kogu riigis võimalik pakkuda minimaalselt vajalikku abi ka juhul, kui erakorralistes oludes on hüppeliselt kasvanud intensiivravi vajajate hulk. Haiglaravi (statsionaarne ravi, statsionaarne taastusravi, iseseisev statsionaarne õendusabi, päevaravi ja päevakirurgia) vajavate isikute arvu muutustest aastail 2019 kuni 2021 (juuni) annab ülevaate joonis 1.
Apteekritel võimaldab parem informeeritus kliendi tervisest ja koostöö perearstikeskustega pakkuda kliendile kvaliteetsemat teenust, mis aitaks vähendada kergemate tervisemuredega pöördumisi perearstile või erakorralise meditsiini osakonda.
Vaimse tervise valdkonnas on oluliseks probleemkohaks psühholoogilise abi reguleerimatus, sellele murekohale viitas ka OSKA tervishoiu uuring. Kuigi kutsestandardites on paigas kliiniliste psühholoogide ja koolipsühholoogide pädevuse piirid, puuduvad siduvad kokkulepped, sh regulatsioonid, mis sätestaks, milline pädevus peaks olema väljaspool tervishoiuasutusi või koole tegutseval psühholoogilisel nõustajal või psühhoterapeudil.
Pädevuspiiride hajususe tõttu on probleeme teistegi kutsealade esindajatel. Kvaliteedi ja ressursitõhususe tagamiseks on vaja sätestada pädevuspiirid õe ja eriõe, õe ja hooldustöötaja, arsti ja õe ning farmatseudi, proviisori ja õe vahel.
Tervishoid on kui luksuskaup: mida rikkam ühiskond, seda suurem on nõudlus tervishoiuteenuse järele. Majanduslik kihistumine kasvatab ebavõrdsust nüüdisaegse ravi kättesaadavuses – jõukamad saavad endale lubada ka tasulist ravi. Mida kehvemas seisus on majandus ja ebavõrdsem ühiskond, seda halvemaks muutub näiteks inimeste enda rahastada olev suutervis. Ent selle mõjud võivad kanduda üle üldtervisele. Ebavõrdsus ühiskonnas on väga otseselt seotud tervisekäitumisega, näiteks mõjutab see ravimite väljaostmist. Majanduslik ebavõrdsus kasvatab veelgi vajadust edendus- ja ennetustegevusega seotud tervishoiuspetsialistide järele.
Isolatsioonist, töötusest ja teistest teguritest põhjustatud hirm, ärevus ja stress võimendavad vajadust vaimse tervise alase nõustamise järele. Kasvab edendus- ja ennetustegevuste osakaal esmatasandi tervishoiuteenustes. Perearstikeskustes vajatakse aina rohkem vaimse tervise õdesid ning oskust nõustada patsienti vaimse tervise teemadel. Ka apteekritelt oodatakse rohkem edendus- ja ennetustegevuste alast nõustamist.
Pikas plaanis tuleb tervishoiutöötajatel rõhku panna nii kaugteenuse osutamise oskuste lihvimisele kui ka digi-, kommunikatsiooni- (kuidas edastada sõnumeid, suhelda nii patsientide kui ka kolleegidega, maandada pingeid) ja nõustamisoskuse arendamisele.
ETTEPANEKUD RIIGILE
Tervishoiutöötajate tööjõupuuduse leevendamiseks tuleks nii suurendada õdede õppekohtade arvu kui ka muuta töökorraldust.
Selleks, et tervishoiusüsteemis tagada vajalik õdede arv, tuleks Sotsiaalministeeriumil ja Haridus- ja Teadusministeeriumil koostöös tervishoiukõrgkoolide ja Eesti Haiglate Liiduga suurendada konsensusleppes fikseeritud õdede vastuvõtuarve. Eesti rahvastiku tervise arengukavas (RTA 2020–2030) püstitatud eesmärk on üheksa õde 1000 elaniku kohta.
Joonis 1. Isikute arv, kellel on vastaval perioodil avatud statsionaarse ravitüübiga (statsionaarne ravi, statsionaarne taastusravi, iseseisev statsionaarne õendusabi, päevaravi ja päevakirurgia) raviarve.
Tervishoiutöötajate erialaliitudel on koostöös Sotsiaalministeeriumiga vaja leppida kokku pädevuspiirid arsti ja õe, õe ja hooldustöötaja, eriõe ja õe ning farmatseudi, proviisori ja õe vahel, et võimaldada tervishoiutöötajatel tööaega kokku hoida ja täita tõhusamalt just neid tööülesandeid, mis sobivad nende väljaõppega.
Haiguste ennetamisse ning tervise edendamisse saavad senisest enam panustada ka apteekrid. Selleks tuleb Sotsiaalministeeriumil koostöös Eesti Apteekide Ühenduse ja Proviisorite Kojaga leida lahendus apteekrite rolli suurendamiseks edendus- ja ennetustegevuses.
KASUTATUD ALLIKAD
- Mets, U., Veldre, V. (2017). Tulevikuvaade tööjõu- ja oskuste vajadusele: tervishoid. Uuringuaruanne. Tallinn: SA Kutsekoda, OSKA. – https://oska.kutsekoda.ee/wp-content/uploads/2016/04/tervishoiu_uuringu_terviktekst.pdf
- Rosenblad, Y., Tilk, R., Mets, U., Pihl, K., Ungro, A., Uiboupin, M., Lepik, I., Leemet, A., Kaelep, T., Krusell, S., Viia, A., Leoma, R. (2020). COVID-19 põhjustatud majanduskriisi mõju tööjõu- ja oskuste vajaduse muutusele. Uuringuaruanne. Tallinn: SA Kutsekoda, OSKA. – https://oska.kutsekoda.ee/wp-content/uploads/2021/01/OSKA_COVID-19_eriuuring_11.01.2021_loplik.pdf
- RTA 2020–2030. [2020]. Rahvastiku tervise arengukava 2020–2030. Sotsiaalministeerium. –https://www.sm.ee/sites/default/files/content-editors/Tervishoid/rahvatervis/rta_2020-2030.pdf
Artikkel on koostatud OSKA uuringu „COVID-19 põhjustatud majanduskriisi mõju tööjõu- ja oskuste vajaduse muutusele“ põhjal. Uuringu viis Kutsekoda läbi 2020. aasta juunist novembrini, tehes koostööd Arenguseire Keskusega. Tuleviku tööjõu- ja oskuste vajadusi prognoosivaid OSKA uuringuid koostab Kutsekoda Euroopa Sotsiaalfondi vahenditest. Uuringuga saab tutvuda veebilehel oska.kutsekoda.ee